随着治疗的进步和发展,乳腺癌的放疗次数是越做越少,靶区范围也是逐渐缩小,豁免放疗的人群范围也是逐渐扩大。
很多乳腺癌的病友在自己查询资料或者放疗科就诊的时候也会了解到「单周超大分割放疗」——即总照射剂量26 Gy,共5次放疗,单次剂量5.2 Gy,1周内完成放疗,这进一步缩短了放疗疗程,对提高医疗资源利用效率、放疗可及性和减轻患者负担等方面有着明显的优势。
缩短放疗的次数、提高单次的照射剂量,是否能达到与常规分割放疗同样的疗效,且不增加毒副反应呢?
这是患者们最关心的问题,本期文章,我们特别邀请了北京大学深圳医院放射治疗科主治医师杨梦祺医生来聊一聊「乳腺癌的单周超大分割放疗」。

关于“超大分割放疗”的临床研究
首先,我们先来详细看一下几项关于“超大分割放疗”的临床研究:
01
FAST-FORWARD研究
这是来自英国的多中心III期随机研究,于2020年发表在《Lancet》杂志上,主要是明确早期乳腺癌术后1周5次放疗与3周15次放疗在5年肿瘤局部控制和安全性方面有无差异[1]。
该研究共入组4096例患者,入组标准
✦年龄≥18岁
✦浸润性乳腺癌(pT1-3N0-1M0)
✦保乳或乳房切除术后
随机分三组,照射剂量分别为
✦大分割方案:总照射剂量40 Gy,分15次(3周),单次剂量2.67 Gy(1361例)
✦超大分割方案 1:总照射剂量27 Gy,分5次(1周),单次剂量 5.4 Gy(1367例)
✦超大分割方案 2:总照射剂量26 Gy,分5次(1周),单次剂量5.2 Gy(1368例)
照射范围为全乳或胸壁照射,不包括淋巴结照射,允许瘤床加量(10~16 Gy分5~8次)。
主要研究终点是同侧乳腺肿瘤复发(IBTR);次要研究终点包括晚期正常组织反应(由临床医师和患者或根据照片对正常组织所受影响进行评定)和生存结果(局部复发、远处复发、疾病生存和总生存)。
中位随访共 71.5 月,研究结果显示三组的IBTR、局部复发、远处复发、无病生存率和总生存率相似。此外,乳腺或胸壁中重度反应27 Gy 组比40 Gy组风险显著增加;乳房变形、萎缩、硬化以及乳房或胸壁水肿27 Gy组的风险显著高于40 Gy组。这些晚期正常组织反应在26 Gy组的风险则不显著。
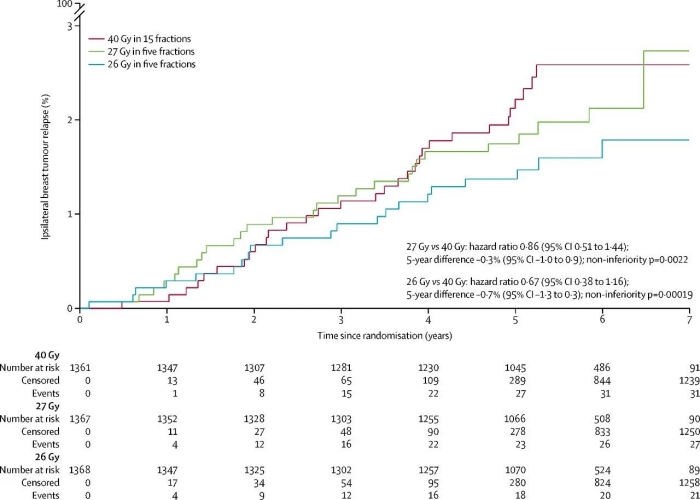
这项研究表明:26 Gy 分5次的超大分割方案与40 Gy 分15次的大分割方案,在5年同侧乳房内复发风险和放疗不良反应方面差异均无统计学意义。
02
MC1635研究
这是来自梅奥医学中心的III期随机研究,2024年发表在《International Journal of Radiation Oncology • Biology • Physics 》杂志上,这项研究也是明确早期乳腺癌术后1周5次放疗与3周15次放疗的毒性反应与疗效[2]。
该研究共入组107例患者,入组标准
✦≥18岁
✦保乳术后
✦pT1-3N0-1M0
分为两组
✦中等大分割放疗:总照射剂量40 Gy,分15次,可同步加量至48 Gy
✦超大分割放疗:总照射剂量25 Gy,分5次,可同步加量至30 Gy
其中每组均有一半的患者接受质子放疗,中位随访42.8月。治疗结束时,中等大分割组有4名患者(7.4%)出现2级放射性皮炎,超大分割组有2名患者(3.7%)出现2级放射性皮炎(p = 0.726);未观察到3级或更高级别的毒性反应。
接受中等大分割和超大分割放疗的患者中分别有91%和 94%报告美容效果为优秀/良好(p = 0.550)。治疗结束3个月时,中等大分割组报告美容效果为优秀/良好的患者比例高于超大分割组(100% 对91%;p = 0.030)。但治疗结束1 年、2年和3年的患者报告的美容效果没有差异。
在这项研究中,超大分割全乳放疗与中等大分割全乳放疗相比,显示出相似的治疗相关晚期毒性反应和相似的美容效果。研究论文的末尾也提到需要更长时间的随访来报告肿瘤学结果和晚期美容效果。
03
ULTIMO研究
这是一项来自欧洲的多中心III期随机对照研究,在2024年圣安东尼奥乳腺癌研讨会上报道,主要是明确全乳放疗后超大分割与常规分割在局部加量时的美容效果及安全性。
该研究共入组132例患者,入组标准
✦>18岁
✦pTis,T1-2N0
✦保乳术后
✦全乳超大分割放疗后计划瘤床加量
随机分为两组
✦进行常规分割的方式加量:10 Gy,分5次
✦进行超大分割方式的加量:6 Gy,分1次
主要研究终点是3年美容结果,次要研究终点包括局部复发风险、晚期并发症和生活质量。
放疗结束1年时,计算机评估的美容结果、医生评估的美容结果和患者报告的美容结果均无差异,未出现≥3级的不良事件,也未发生乳腺癌复发、转移、死亡事件。
这项研究初步确定了1周方案的超大分割序贯瘤床单次6 Gy加量方案的安全性,但长期效果仍需等待3年的随访结果。
04
西班牙的前瞻性研究
第四项研究是2024年发表在《Clin Transl Radiat Oncol》杂志上的西班牙的一项前瞻性研究,主要明确区域淋巴结能否应用超大分割放疗[3]。
该研究共入组276例早期乳腺癌患者,入组的患者行全乳或胸壁加同侧区域淋巴结的超大分割放疗,照射总剂量26 Gy,照射共5次,可行瘤床同步加量(58.3%)。主要研究终点是急性不良事件(AE);次要研究终点是早期延迟毒性反应。
中位随访时间为19个月,其中159例(57.6%)患者出现了不良事件,主要为1级(n = 139,50.4%)和2级(n = 20,7.8%);148例患者出现急性皮肤毒性(1 级和 2 级共 134 例,3 级 14 例);10例患者出现乳腺水肿(1 级 9 例,2 级 1 例);44例患者报告有乳腺疼痛(1 级 42 例,2 级 2 例);同侧手臂水肿发生率低。
对于随访时间超过6个月的患者(共213例),23.4%的患者报告了1级和2级皮肤不良事件,8.8%的患者出现1级和2级乳腺/胸壁水肿,8.9%的患者出现手臂淋巴水肿。这些患者无臂丛神经损伤或3级毒性反应。
该研究结果说明1周方案的超大分割耐受性良好,毒性低,与其他采用类似照射方案的研究结果相当。
▲ Mayo Clinic. Radiation therapy for breast cancer
乳腺癌诊疗指南对于“超大分割放疗方案”的推荐
我们再来看一下乳腺癌诊疗指南对于“超大分割方案”的推荐:
01
CSCO指南(2025年版)
基于FAST-FORWARD研究和MC1635研究,2025年版的CSCO指南对于浸润性癌无腋窝淋巴结转移的患者II级推荐是全乳单周超大分割放疗[4]。
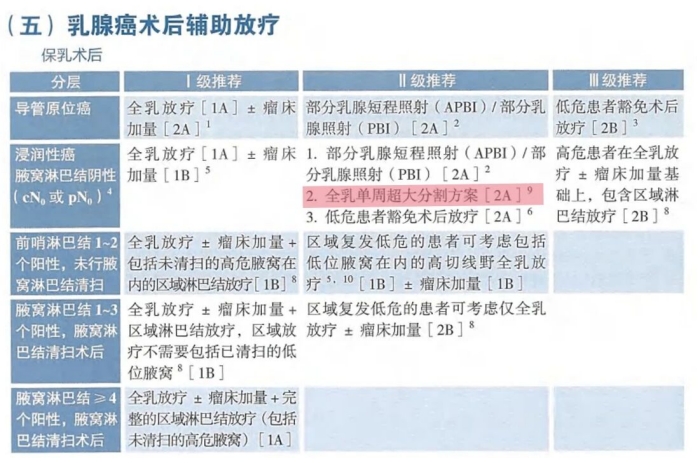
该指南推荐对符合FAST-FORWARD研究入组标准的患者,可考虑实施总照射剂量26 Gy,分5次(1周)的超大分割方案;在使用单周方案时应该谨慎评估靶区剂量并严格限制危及器官剂量;对需要瘤床加量的患者参FAST-FORWARD研究的方案给予瘤床加量。
另外,依据MC1635研究的结果,建议超大分割组接受选择性的同期瘤床加量(30Gy/5次)。
02
CACA-CBCS指南与规范(2026年版)
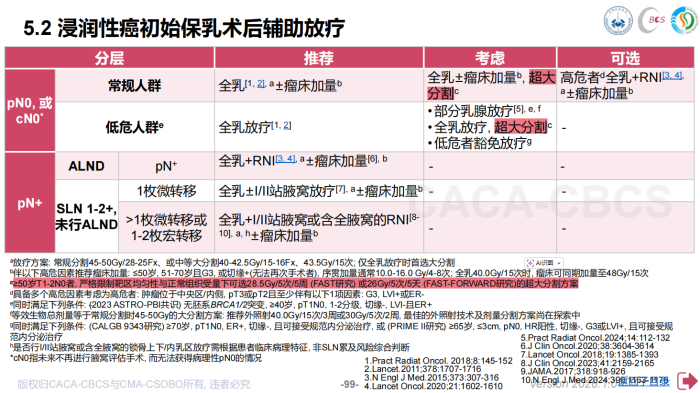
在中国抗癌协会乳腺癌诊疗指南与规范(2026年版)里,浸润性癌无腋窝淋巴结转移,在保乳术后可考虑全乳超大分割放疗。
注释里详细解释了可以考虑应用该方案的人群:≥50岁的T1-2N0患者,在严格限制靶区均匀性与正常组织受量下可选择28.5Gy/5次/5周(FAST研究)或26Gy/5次/5天(FAST-FORWARD研究)的超大分割方案[5]。
总 结
综上所述,从临床研究到诊疗指南,我们可以看出短程超大分割已经逐渐成为放疗减法的新选择。在有限的随访时间内,超大分割方案在肿瘤控制、晚期毒副反应及美容结果上都是可以接受的,但是需要更长时间的随访。目前,全乳单周超大分割放疗尚未在临床全面应用,也期待更多相关的临床研究提供更充分的循证医学证据。
▲ Mayo Clinic. Radiation therapy for breast cancer
参考文献
[1] Lancet. 2020 May 23;395(10237):1613-1626.
[2] Int J Radiat Oncol Biol Phys. 2024 Mar 15;118(4):1049-1059.
[3] Clin Transl Radiat Oncol. 2024 Mar 13;46:100764.
[4]CSCO乳腺癌诊疗指南(2025年版)
[5] 中国抗癌协会乳腺癌诊疗指南与规范(2026年版)
声明:本文旨在为读者分享和科普,仅供参考,如有不适症状,请及时咨询医生。
END
工作人员
作者丨杨梦祺医生
排版丨林允夏子
审核丨尤秋婷医生
苏逢锡教授团队
 标签来源:放疗
标签来源:放疗