一名没有乳腺疾病史的中老年女性,在行PET-MR检查时,发现左乳外上象限有一类圆形结节,长径约1.2cm,考虑为乳腺癌可能性大。
术后,病理证实为早期乳腺癌,由于无淋巴结转移,该患者进行了保乳治疗,预后佳。
什么是PET-MR检查?它和常规的MRI检查有什么关联?和上期我们介绍过的PET-CT又有什么区别?
本期,继续有请广州全景医学影像诊断中心的副院长冷晓明教授,为我们详述PET-MR在医学诊断,尤其是在肿瘤诊断方面的应用。

冷晓明 医学博士
主任医师 硕士生导师
广州全景医学影像诊断中心副院长
MRI,好嗨哟,氢质子在“蹦迪”
MRI是英文词组magnetic resonance image的缩写,它的全称是“磁共振成像”。
拆开来看,什么是磁共振?就是把人放在静磁场的环境中,然后用一种叫做“射频脉冲”的东东来“招惹”这个人,很快,这个人体内的氢质子被“勾搭”上了,它们倾巢而出,纷纷吸收能量,集体“蹦迪”,嗨得很。
那什么是成像呢?就是当氢质子正嗨的时候,我们把射频脉冲给“撤了”,这时,仿佛瞬间失去灵魂,氢质子懵逼了,它们丢下一地的“射频信号(MR信号)”,仓皇逃回原形。我们将这些MR信号拾起来,进行空间编码、转换,从而就“破译”了它,形成图像。
这,就是磁共振成像。从1980年应用于临床至今,MRI的技术发展非常迅速,相较于上期我们介绍过的CT成像,MRI的优点有许多,包括:
1. 图像信息丰富,不同组织的MR信号强度差别明显,软骨及软组织分辨率高,有利于病变的诊断。
2. 扫描参数丰富,可进行多参数、多序列成像,不像CT仅以密度值为参数。
3. 既是一种解剖成像,又能提供组织代谢、功能方面的信息。
4. 无X线辐射。
当然,有利也有弊,MRI也有它的局限性。一方面,它扫描所需的时间比较长,通常要45~60分钟。另一方面,它的临床限制较多,比如装有心脏起搏器者、体内有植入金属异物者、重度幽闭恐惧症患者等,就禁止做MRI检查。
临床应用中,磁共振成像在脑、脊髓、乳腺、椎间盘、骨及软组织、盆腔等组织器官检查中具有不可取代的优势。
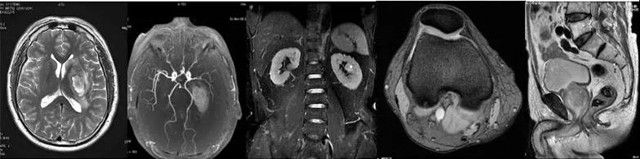
以下图为例,从左到右,分别是头(左一、左二)、体部、膝关节、盆腔的磁共振成像。
PET-MR
影像诊断中的“战斗机”
还记不记得上一期,我们在介绍PET-CT时说过,把CT和PET两相融合,就得到了1+1>2的PET-CT。
刚刚,我们介绍了MRI,于是有小伙伴举一反三:把MRI和PET结合,会怎样呢?
答案是:不得了,PET-MR驾到,简直王炸!
原来,PET还是那个PET,但用MRI替代CT,组合性能得到了强大的优化升级。
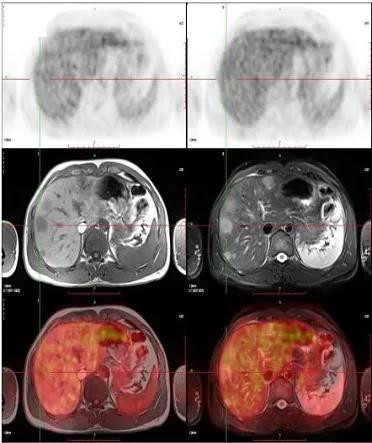
一方面,MRI的优势能够补充PET。请看如下肝脏影像图,这是一例恶性肿瘤——单从上面的PET图像来看,肝癌部分摄取不高,容易漏诊;再看中间的MRI,它的扫描参数多,图像信息丰富,能有效弥补PET的不足,显示肝上多个高信号的白色结节;最后看下面的PET-MR图像,它将PET与MRI精准融合,透过它,我们得以观察到病灶的分布和特征,从而确诊肝内多源性低分化癌。
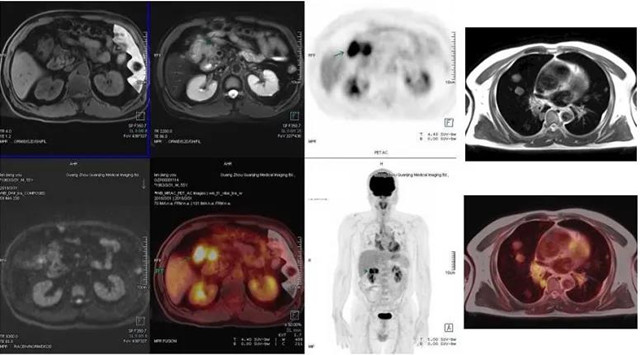
另一方面,PET的优势又能补充MRI。请看如下影像图,这是一例结肠癌并肺部转移,最先是发现了肺部转移——在下层右二的全身PET图像上,可见肺部有俩黑色结节;对照上层右一的肺部MRI,并结合下层右一肺部的PET-MR图像,我们能判断肺部有癌灶。
可是,肺癌的原发灶在哪儿呢?
来看上层左一、左二及下层左一,这是肠道MRI,由于肠子里面有“东东”,且肠道会蠕动,所以我们不太容易在MRI上发现肠道肿块;不过,上层右二的肠道PET图像能有效弥补MRI的不足,很明显,结肠上两个黑色的结节,证明恶性肿瘤在结肠;结合下层左二的PET-MRI图片,我们就能将肠道肿瘤精准定位,并锁定结肠癌为原发病灶。
总之,在PET-MR中,PET和MRI能够优势互补、协同诊断。对于恶性肿瘤病灶,PET更为敏感,能第一时间发现;对于其他病灶,MRI能提供更丰富的信息,协助诊断。两者将各自的优势最大化发挥,一定程度上可相互验证,不错杀与漏杀任何一处病灶信息,堪称影像诊断中的战斗机!
如果PET-CT是“至尊星耀”
PET-MR就是“最强王者”!
上期我们曾描述过PET-CT的厉害,刚刚,我们又见识了PET-MR的霸气。
都说“没有比较就没有伤害”,下面,我们就将PET-CT和PET-MR做个比较,来看看何为“至尊星耀”、何为“最强王者”!
(注:至尊星耀、最强王者是知名网游的段位排名,其中,王者为最高段位,堪称最强;星耀为次高段位,堪称至尊。)
首先,就核心技术而言,两者的PET是一样的,但MRI相较于CT优势多多,尤其拥有更加优良的软组织对比和空间分辨率。在与PET融合后,MRI绝非像CT一样,仅仅用于提供高分辨率的解剖定位功能;相反,它能充分利用自身丰富的图像信息,与PET优势互补,为多参数成像的发展打开一片崭新的天空,是实现全谱成像的最佳选择。
其次,就配准程度而言,PET-CT是先扫CT,再扫PET,然后同机整合,得到融合的PET-CT图像,由于操作时间不一致,可导致空间定位不匹配,所以PER-CT图片偶有偏差或错位产生,会干扰后续的判断。但PET-MR不一样,它不分先后,PET与MR同机扫描、同步采集,这种一体化的操作方式,能使PET-MR的图像在融合过程中有效去除运动干扰,达到精准对位。
然后,就辐射剂量而言,PET是有辐射的(全身扫描一次,辐射剂量在3.8毫希弗左右),CT也有辐射(以常规胸部CT检查为例,辐射量可达5.8毫希弗),而MRI没有辐射。如此一来,行一次全身PET-CT扫描,辐射剂量可达8~15毫希弗;但做一次PET-MR,辐射剂量仅为3.8毫希弗,比常规胸部CT还低,其危害性几乎可以忽略。
回到开篇的那位中老年女性,她在行PET-MR检查时,及时发现了乳腺肿瘤病灶,并通过有效的治疗干预,将疾病危害控制在了最低限度。这里,我们不妨再“啰嗦”一句,临床上,身为“至尊星耀”,PET-CT能发现的肿瘤最小直径是5mm;而身为“最强王者”,PET-MR的分辨率可达2mm,这大大提高了我们对更微小和早期癌灶的诊断和监测能力!
最后,让我们一图总结,将PET-CT和PET-MR对比如下。


想要详细了解PET-CT和PET-MR在乳腺癌方面的应用?赶快扫描二维码,查看视频,跟着冷教授学习起来吧~
-本文为原创作品,转载须得授权,侵权必究-
康倩|撰文
冷晓明教授 尤秋婷医生|审核
刘乔宁|排版
广州全景医学影像诊断中心|图源
 标签来源:诊断检查
标签来源:诊断检查