准备接受放疗的乳腺癌患者,常常会被“调强放疗”、“光子放疗”、“质子放疗”这些专业术语绕得晕头转向,并会很自然地产生这样的疑问:
“质子放疗是不是一定更好?我该选择它吗?”
事实上,目前大家常说的“放疗”、“调强放疗”,通常指代的是“光子”放疗。因此,更确切的问法是:
“质子放疗和光子放疗究竟有何区别?哪个更适合我?”
今天,我们特别邀请了和祐医院放疗科、质子重离子中心主任医师谭志博教授,为大家讲解这个问题。


什么是光子放疗?什么是质子放疗?
首先,光子放疗和质子放疗都属于放疗,他们的治疗目标是完全相同的:利用射线消灭肿瘤细胞。但光子放疗和质子放疗所使用的“武器”不同:
光子放疗:我们更熟悉的“X射线武器”
光子放疗使用的通常是 X 射线,我们平时做CT、胸片等检查时也是使用的 X 射线,只是光子放疗的 X 射线的能量是CT、胸片的 X 射线能量的几十到上百倍,称为「高能量 X 射线」,所以它能穿透组织、杀灭肿瘤。
质子放疗:带正电的“原子核武器”
质子放疗使用的是带正电的氢离子,称为「质子」,可以更通俗地理解为“原子核”,也具有穿透组织、杀灭肿瘤的能力。


质子放疗和光子放疗,谁的疗效更好?
“原子核”一听就觉得威力爆棚!对肿瘤的杀伤能力应该比光子强很多吧?

其实不然:质子和光子都是通过破坏肿瘤细胞的DNA,阻止其继续生长繁殖,导致其死亡。质子和光子破坏肿瘤细胞DNA的能力相差无几,所以杀伤肿瘤细胞的效果也大致相当,在放疗剂量相同的情况下,对肿瘤的控制效果几乎一致。
目前在乳腺癌中,多个对比质子放疗和光子放疗的临床研究都提示,质子放疗和光子放疗在降低肿瘤局部复发率、延长患者生存期等多个疗效指标上,表现旗鼓相当,并没有发现显著差异。
简单来说:质子放疗和光子放疗,在疗效比拼上,旗鼓相当,不分高下。
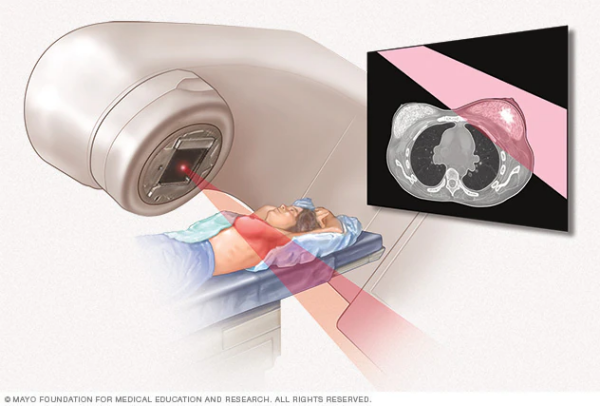

质子放疗和光子放疗,谁的副作用小?
既然疗效相当,那质子放疗为何被称为“更先进的治疗手段”呢答案就在“副作用控制”上——这背后是二者截然不同的物理特性,尤其是质子独特的“布拉格峰”效应。
光子放疗——“一路耗能”的射线
光子,即高能量的 X 射线,在进入人体、到达肿瘤区域前,会逐渐“累积”和释放小部分能量;随后,在肿瘤区域集中释放大部分能量;之后,离开肿瘤区域,在肿瘤区域后方再释放少部分能量。在肿瘤区域的前方和后方,都有正常的组织和器官,例如皮肤、肺、心脏等,因此这些正常的组织和器官都会受到一部分 X 射线的照射,导致副作用。
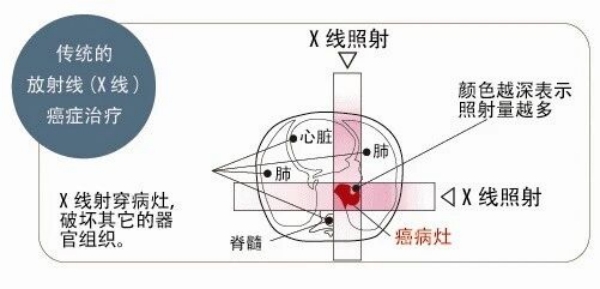
▲ 图源:medipolis-ptrc.org
质子放疗——“精准爆破”的射线
质子,则具有特殊的剂量分布特征——布拉格峰:质子在进入人体后、到达肿瘤区域之前,释放的能量较低;在到达肿瘤区域时,能量突然集中释放(形成波峰);在离开肿瘤区域后,剂量迅速下降至近乎为零。因此,在肿瘤区域前方和后方的正常组织和器官,受到的照射剂量相对较小。
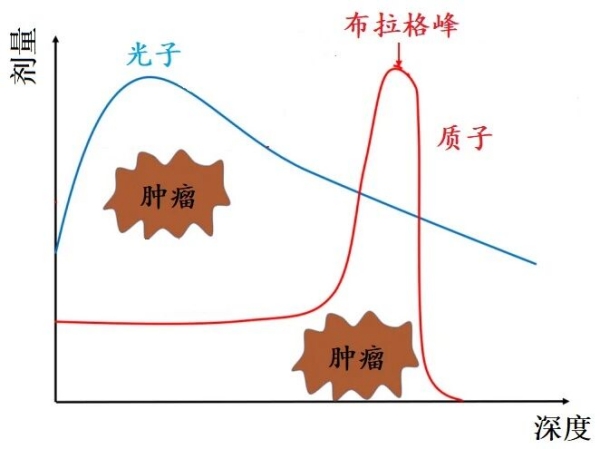
▲ 光子和质子的剂量分布[1]
可以这样比喻:光子像一枚穿透力强的子弹,但在发挥杀瘤威力的同时,会对周围正常组织有一定影响;质子则像一枚装有“导航系统”的子弹,抵达肿瘤时集中释放能量,对周围组织影响较小。
简单地说,两者都是“有效杀癌”的武器,质子更擅长“精准打击,减少误伤”。
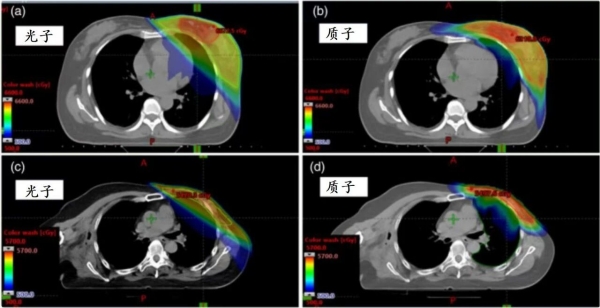
▲ 乳腺癌光子放疗(左)与质子放疗(右)的计划对比,可以看到质子放疗的剂量分布更加“集中”,周边的心、肺等正常器官受照剂量和范围小一些[1]。

质子放疗与光子放疗的综合对比
看到这里,可能有人会说:
“那肯定选质子放疗啊!副作用小!”
但临床决策不能只看理论优势,还要结合实际情况。
首先说结论:如果追求“极致效果”,质子放疗毫无疑问是优选。但对绝大多数患者而言,还得考虑“性价比”。例如,对于较早期的患者,由于放疗范围较小,周边正常组织受到的影响本身就较小;或肿瘤位于右侧的患者,由于心脏偏左侧,受到的照射剂量本身就小。这些情形下,质子放疗带来的获益十分有限,现代光子放疗完全可以实现安全有效的治疗。
因为现代光子放疗已十分精准,远非几十年前的“粗放照射”,而是融合了多种精细技术,包括:
调强放疗(IMRT)与容积旋转调强放疗(VMAT)
从多个角度投射强度不一的光子束,在确保肿瘤受到高剂量照射的同时,更好地避开心、肺等重要器官,显著降低了正常器官的受照剂量。
图像引导放疗(IGRT)
像是给调强放疗配备了GPS,使放疗能够照得准,不“脱靶”、不“照偏”,确保了放疗的精准执行。
深吸气屏气(DIBH)
在治疗时,患者进行深吸气并屏住气,这个简单的动作会使胸壁隆起,将心脏自然地推离胸壁,在心脏和放疗区域之间创造出一个安全的“隔离带”;同时,深吸气时肺部膨胀,也能减少肺部的受照比例,如此,降低了心、肺这两个重要正常组织的受照剂量。
由此可见,现代光子放疗已通过一系列先进的技术,很大程度上减少了对正常组织的“误伤”。
图源:scienceblog.cincinnatichildrens.org
那么还有必要选择质子放疗吗?

质子放疗的适用人群
虽然质子放疗并非“万能”,但在某些特定情况下,它的剂量学优势能转化为更明确的临床价值。结合国内外临床指南和研究数据,以下乳腺癌患者可优先考虑质子放疗
照射范围较大者
如需照射胸壁腋窝引流区锁骨上下引流区,或照射胸壁锁骨上下引流区内乳引流区等情况。
左侧乳腺癌合并“特殊”情况者
如合并心血管基础疾病,或心脏特别贴近胸壁、或存在胸廓“畸形”(胸廓形状不利于照射)的患者,质子放疗可大幅降低心脏平均剂量和冠状动脉左前降支剂量,减少远期心血管并发症风险。
≤40岁的年轻患者
年轻患者生存期长,对放疗的远期毒性更敏感,质子放疗能降低远期心脏病、第二原发肿瘤的发生风险,为长期健康提供更好的保障。
再次放疗的患者
同一部位曾接受过放疗,再次放疗时正常组织的耐受剂量已大幅降低,质子放疗能精准控制剂量,避免正常组织“超额受照”。
需要特别说明的是,符合上述情况并不意味着“必须选质子”。目前质子治疗中心相对较少,费用通常远高于光子放疗,且绝大多数情况下需要自费。是否选择,建议与医生详细沟通,结合病情、经济条件、治疗便利性等综合考量,再慎重做出抉择。

给患者的几点贴心建议
理性看待副作用、不必过度焦虑
无论是光子还是质子,现代放疗技术都已能将副作用控制在较低水平,多数患者的不良反应轻微且可耐受,不必因担心副作用而盲目选择高价治疗。
拒绝“技术迷信”、适配才是关键
质子放疗的“先进”不等于“适合所有患者”,对部分患者而言,精准光子放疗已经能满足治疗需求,盲目追求质子反而可能造成经济和心理负担。
多听专业意见、个性化决策
如果您正在为选择质子放疗还是光子放疗而犹豫,或者想了解更多信息,最可靠的做法是携带完整病历资料(包括病理报告、影像学片子、手术记录等),与经验丰富的放疗科医生深入沟通,让医生根据您的具体病情、身体状况、治疗目标等,制定最适合您的方案。
结 语
总之,乳腺癌放疗的选择没有“标准答案”,质子与光子并非“非此即彼”的竞争关系,而是“各有优势”的治疗选项。找到最适合自己的那一种,才是对健康最负责的选择。
参考文献
Qiao K, Wei Y, Tao C, Zhu J, Yuan S. Proton therapy for breast cancer: Reducing toxicity. Thorac Cancer. 2024 Oct;15(30):2156-2165.
声明:本文旨在为读者分享和科普,仅供参考,如有不适症状,请及时咨询医生。
END
工作人员
作者丨谭志博医生
排版丨林允夏子
审核丨尤秋婷医生
图源丨Pexels
苏逢锡教授团队
 标签来源:放疗
标签来源:放疗