大约有75%的乳腺癌患者是雌激素受体(ER)和(或)孕激素受体(PR)呈阳性,此类型乳腺癌国际定义为激素受体阳性型(HR+),这部分患者需要接受内分泌治疗。
本期,我们专门来解答患者在服用内分泌药物期间的一些疑惑。
什么时候开始内分泌治疗?
01、新辅助内分泌治疗
辅助内分泌治疗用于术前,由于内分泌治疗是长时程的治疗手段,至少3~4个月才能看到一定的临床缓解,需要比新辅助化疗更长时间,目前临床应用相对较少,主要在不能耐受化疗的患者中应用。
如果病友需要进行新辅助内分泌治疗,与您的医生沟通好后可直接应用。
02、辅助内分泌治疗
对于ER或PR阳性的浸润性乳腺癌患者,不论其年龄、淋巴结状况或是否应用辅助化疗,术后都应考虑辅助内分泌治疗。
# 不需要其他的治疗(放化疗)的病友
一般在术后4-6周开始进行内分泌治疗。
通常术后病理出齐需要2周左右时间,有些患者的病情需要加做基因检测,需要1-2周左右时间,加上预约主诊医生看诊时间,大约在4-5周左右可以决定后续治疗方案,决定治疗方案后开始服用内分泌药完全在推荐时间内。
# 需要进行辅助化疗的病友
为了降低可能出现的并发症的风险,一般在化疗结束后进行内分泌治疗。
如果患者在化疗后无任何不适(如厌食、恶心、呕吐、肌肉酸痛等),可于化疗后次日即开始口服内分泌药物;若患者在化疗后出现上述不适,建议在症状缓解后(如化疗后2-3周)开始服用内分泌药物。
# 需要进行辅助放疗的病友
放疗期间可正常进行内分泌治疗,放疗期间如无特殊不适无需停内分泌治疗,如出现不适请及时与放疗科医生沟通,决定是否需要暂停内分泌药。
放疗通常在1月内可完成,如果担心副作用叠加或分不清副作用来源,也可以在放疗结束后开始内分泌治疗。
但如果您是乳房切除+假体植入术的患者,为了防止放疗引起的胸壁纤维化加重,建议可以在化疗+放疗结束后再进行内分泌治疗。
# 需要接受曲妥珠±帕妥珠靶向治疗的患者
可以在应用靶向药物期间正常接受内分泌治疗。
有研究表明,延迟用药开始时间6个月及以上会增加乳腺癌复发及死亡的风险。
因此,临床上建议在决定了辅助治疗方案后按时开始,但是也不必因为晚吃1-2周而焦虑不安。
03、卵巢去势药物
对于有一部分需联合使用促性腺激素释放激素激动剂(gonadotropin releasing hormone agonist,GnRH-a) 包括亮丙瑞林或戈舍瑞林等及内分泌药物的绝经前女性,卵巢去势药物(也就是很多病友口中的肚皮针)可以在化疗结束后直接序贯使用。
如果绝经前的患者需要服用芳香化酶抑制剂(AI,包括来曲唑/阿那曲唑/依西美坦),可以先口服一段时间他莫昔芬/托瑞米芬后,待激素水平降至绝经后水平,开始口服AI药物。
依据《中国绝经前女性乳腺癌患者辅助治疗后绝经判断标准及芳香化酶抑制剂临床应用共识》推荐的绝经后激素水平定义:FSH>40 U/L且E2<110 pmol/L(或<30 pg/ml)
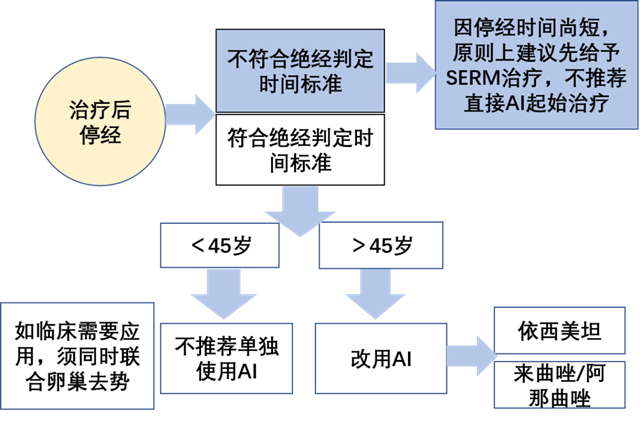
▲ AI使用推荐流程图
依据GnRH-a药物说明说,女性患者在初次给药后21天左右血清中雌二醇浓度受到抑制,并在以后每28天的治疗中维持在绝经后水平。建议患者可以在GnRH-a给药后3-4周检测性激素,明确是否达到绝经后水平。
对于一些身体质量指数(BMI)很大的患者,会出现没有完全抑制的情况,可以继续打到三个月,一般95%以上的患者会达到绝经后水平。
另外依据中国绝经前乳腺癌内分泌治疗指南以及中国抗癌协会指南/CSCO指南,绝经前患者在使用肚皮针过程中无需检测雌激素水平。
但须警惕某些可能提示卵巢功能恢复的生理变化,如月经恢复和(或)更年期症状的周期性波动。
什么时候停药?
和服用降压药物的病人不同,高血压的病人会更理解“终身服药”的理念,但是对于我们乳腺癌病友来说,大多数人还是很期盼内分泌用药的终点。
既往他莫昔芬是乳腺癌内分泌治疗的基石,5年他莫昔芬是标准治疗方案。
但随着研究不断地开展,我们发现乳腺癌术后复发风险在5年内分泌治疗后持续存在,每年仍有2-4%年复发率。即便肿瘤分期为T1N0的患者,其20年远处复发风险仍有22%,死亡风险有15%。
ATLAS和aTTom研究探索了10年他莫昔芬和5年他莫昔芬的疗效差异。ATLAS入组患者中90%为绝经后患者,发现辅助他莫昔芬从5年延长至10年可以显著降低复发率和死亡率。
EBCTCG META分析是一项纳入12项随机试验超过2万人的荟萃分析,结果表明接受过5年他莫昔芬辅助治疗的患者,延长AI治疗5年可减少33%的复发风险;接受过AI辅助内分泌治疗(无论是否接受过他莫昔芬)的患者,延长5年AI可减少20%的复发风险。
依据中国临床肿瘤学会(CSCO)乳腺癌诊疗指南,推荐术后病理具备以下高危因素的患者需考虑延长内分泌治疗,同时目前也有很多的预后模型及基因工具来协助判断5年以后的复发风险,让我们更有的放矢的来选择合适人群来延长内分泌治疗。
淋巴结阳性
肿瘤组织学分级3级
诊断时年龄<35岁
Ki-67高
肿瘤直径≥2cm
那么,有患者会问:
那么我怎么知道
自己什么时候停药呢?
无论是绝经前或者绝经后的乳腺癌患者,对于不具备上述高危因素的低复发风险的患者可应用内分泌药物5年,而对于有高复发风险因素的患者应考虑延长内分泌治疗至10年。
在此过程当中,如果患者转为绝经后状态,可以直接转换成为AI进行延长治疗。当然延长治疗的基础建立在患者对药物有一个良好的耐受性与安全性。
而对于高危患者完成10年内分泌治疗后是否继续延长内分泌治疗,目前尚无证据。
卵巢去势药物(OFS):
对于中高危的绝经前激素敏感型早期乳腺癌患者,依据2021版《中国临床肿瘤学会(CSCO)乳腺癌诊疗指南》及《中国早期乳腺癌卵巢功能抑制临床应用专家共识(2018年版)》推荐的OFS联合他莫昔芬或AI的疗程为5年。
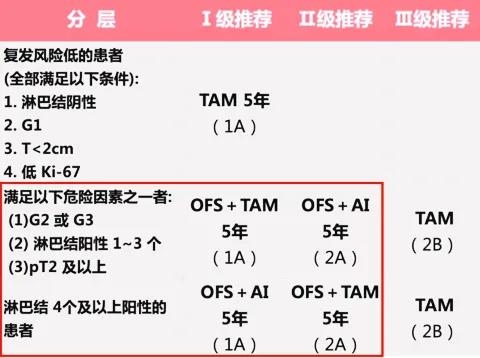
▲ 绝经前患者辅助内分泌治疗策略
卵巢功能抑制联合口服内分泌药物5年治疗后的患者也存在远期复发的风险,虽然目前缺乏此类患者延长内分泌治疗方案的研究结果,但基于延长内分泌治疗获益的证据,对于可耐受患者可以建议延长内分泌治疗。
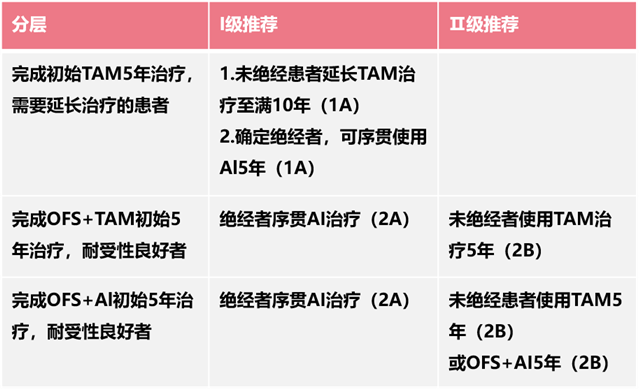
▲ 绝经前患者辅助内分泌后续强化治疗策略
同样,目前对于OFS在5年用药后未绝经的女性中是否需要延长OFS治疗,目前尚未证据。
内分泌治疗需要吃多久应该结合各项诊断标准来参考,抗癌路上一定不能轻敌!当然也无需过于恐惧,在治疗期间坚持定期复查随访,采取措施降低药物不良反应和复发风险。
如果中断治疗了怎么办?
乳腺癌的内分泌治疗是一个长期过程,然而在我们与肿瘤进行抗争的时候,总有不少“熊”出没。
很多病友难免会受其副作用的困扰,比如服用他莫昔芬的患者可能会产生潮热、关节痛、阴道干燥等症状;服用芳香化酶抑制剂的患者可能会出现骨质疏松等。
这些不良反应使不少患友陷入误区:
×既然药物发生有不良反应,那我停药是不是就缓解了?
×或者是在治疗期间,认为病情逐渐稳定了,而擅自停药。
有研究发现,在临床治疗中,约有25%的患者因为不良反应不能坚持或停止治疗。
这些错误的认知不仅会让病情治疗难度增加,患者可能还会因为停药而导致病情加重。
据英国一项新研究显示,停药将增大乳腺癌复发和死亡的风险。
研究人员对1993至2000年的1263例乳腺癌患者的处方记录和服药情况进行了随访。
期间发现大约有38%的患者对药物依从性低,没有按医生要求坚持服用他莫昔芬,这些患者中有27%出现复发。
对他莫昔芬依从性低的患者,预期复发时间显着缩短了52.38%。
另有一项研究表明,乳腺癌患者对无论是他莫昔芬还是 AI辅助内分泌治疗的依从性低,都会增加死亡风险。累积用药时间不到3年的患者,其死亡风险高于用药时间超 5 年的患者。
如果病友因为各种原因中断内分泌治疗,也不必恐慌,中断治疗后如果尽快重启治疗,无需补服,依然能够降低复发转移风险,可以提高无病生存期。
所以,为了大家的长期健康着想,建议大家尽量坚持用药,如果中断,请尽快重启治疗。
参考文献
[1] Makubate B, Donnan PT, Dewar JA, Thompson AM, McCowan C. Cohort study of adherence to adjuvant endocrine therapy, breast cancer recurrence and mortality. Br J Cancer. 2013 Apr 16;108(7):1515-24.
[2] EBCTCG. SABCS 2018.
[3] Simon R,Latreille J,Matte C,et al. Adherence to adjuvant endocrine therapy in estrogen receptor-positive breast cancer patients with regular follow-up[J]. Can J Surg,2014,57(1):26-32.
[4] McCowan C, Wang S, Thompson AM, et al.The value of high adherence to tamoxifen in women with breast cancer: a community-based cohort study. Br J Cancer, 2013, 109(5): 1172-1180.

-本文为原创作品,转载须得授权,侵权必究-
蔡阳阳医生|撰文
丁林潇潇医生 尤秋婷医生|审核
常钰滢|排版
千库网 Pexels|图源
 标签来源:内分泌治疗
标签来源:内分泌治疗