一名女性乳腺癌患者,手术前需要先采用新辅助化疗。考虑到患者才33岁,尚有生育的需求,医生为她制定了对卵巢功能损伤最小的AC方案。
连续用药4个周期后,效果不甚理想,需要进一步换用其他用药方案。这期间,患者前往生殖中心进行卵巢功能评估。
遗憾的是,此时卵巢里的卵子,几乎所剩无几,患者日后生育的希望已变得非常渺茫……
这是发生在李婷婷医生身边的真实故事,专注于乳腺癌患者生育力保护的她,每天都在与年轻的女患者打交道,见证着她们在抗癌和孕育之路的喜与悲。
得了乳腺癌,还能不能正常生育?
本期,李婷婷医生就将带领我们,一窥究竟。

李婷婷
生殖医学博士
中山大学附属第六医院生殖医学中心主治医师
我还能做母亲吗?
每年有上万人面临选择与困惑!
回到数十年前,得了癌症还想生孩子,几乎是想都不敢想的事情。
那时候,能把命保住,最大限度地降低复发和转移的风险,就已经是不幸中的万幸了。
如今,随着癌症诊断与治疗技术的进步,加之妇科生殖领域的不断发展,对于不少癌症患者,尤其是年轻乳腺癌患者而言,做母亲的愿望,已变得不再难实现。
注意:这里说的“年轻乳腺癌患者”,特指发病年龄≤35岁的乳腺癌患者。
从主观上而言,相较于35岁以上的乳腺癌患者,年轻乳腺癌患者之中,未婚未育、已婚未育、已婚已育一孩的比例更高。相应的,她们对生育的需求也较为强烈。
客观上来看,35岁可以说是女性生育年龄的分水岭。须知,女人一生中的卵子总数是确定的,在三四十年的生育期里,卵巢内只有300~400个卵泡能发育成熟并排出。
35岁之前,女人肾精足、气血旺,怀孕生子相对容易,尤其以25~30岁为黄金生育年龄;过了35岁,女性卵巢储备功能减退,卵泡数量和卵子质量都大打折扣,受孕概率会显著降低。
也许你会问,我国年轻乳腺癌患者有多少呢?
事实上,乳腺癌虽然多发于中老年女性,但我国的乳腺癌平均发病年龄是48.7岁,比欧美国家提前了10岁。这之中,年轻乳腺癌患者在全部乳腺癌患者中所占比例达到了10%以上。
以2015年为例,这一年我国乳腺癌新发病例人数为26.86万。也就是说,当年至少有2.68万的年轻乳腺癌患者,面临着生育方面的选择与困惑。
化疗、放疗、内分泌治疗
对卵巢功能的损伤有多大?
乳腺癌对于生育的影响,主要体现为抗肿瘤治疗会对卵巢功能带来一定程度的损伤,这正是大部分有生育需求的患者的担忧所在。
究竟,化疗、放疗、内分泌治疗等,对卵巢功能带来的伤害有多大?
首先,我们来看放疗——它对乳腺癌患者的生育影响几乎可以忽略不计。
因为常规下,乳腺癌的放疗照射靶区多位于病灶(乳房和/或区域淋巴结)。这些病灶往往与卵巢“相距甚远”,不会让卵巢受到电离辐射的“牵连”。
少数情况下,卵巢也可能被无辜的“闪射”到,但微小的放射剂量基本不会对卵巢构成威胁。
再来看内分泌治疗——它对患者生育的影响主要体现在时间上。
常规而言,内分泌治疗期间,是不能够怀孕的。停止内分泌治疗之后,要过半年才可以开始受孕。
尤其对于复发风险高的患者,至少应完成5年期的内分泌治疗,在此期间,医生是不主张患者为了生育而中断常规的内分泌治疗的;若复发风险较低,可以在内分泌治疗2年后进行妊娠,待分娩完,仍建议继续完成剩余的内分泌治疗。
然而,育龄期女性,有几个经得起2年、5年,甚或更久的等待?何况,整个抗肿瘤治疗结束后,为了避免对胎儿的健康风险,医生仍建议至少等待6个月再实施生育计划。
如此一来,患者往往错过了最佳的自然生育时机。
最后来看化疗——这是对患者卵巢功能损伤最大的治疗。
都说“杀敌一千,自损八百”,化疗药物虽然能够杀伤肿瘤细胞、抑制肿瘤细胞的生长,但威力甚猛的它一旦“杀红了眼”,往往敌我不分,连正
常细胞也不放过,给身体带来各种毒副反应,这之中就包括了卵巢早衰。
当然,不同的化疗药物,对卵巢功能的损伤程度不一样。就单种药物而言,烷化剂(环磷酰胺、美法仑等),造成的卵巢功能损伤风险最高;铂类(顺铂、卡铂)及阿霉素(多柔比星)为中风险;甲氨喋呤、长春新碱等,为低风险;紫杉类(紫杉醇、多西紫杉醇等),尚存争议。
至于常用靶向治疗药物,如曲妥珠单抗、拉帕替尼、贝伐珠单抗等,目前被归类为风险未知级别,部分专家倾向于会增加卵巢早衰的风险。
化疗对卵巢的杀伤力有多大?
化疗可导致乳腺癌患者卵巢早衰,但患者年龄不同、采用的化疗方案不同,所导致的卵巢早衰比率不一样。
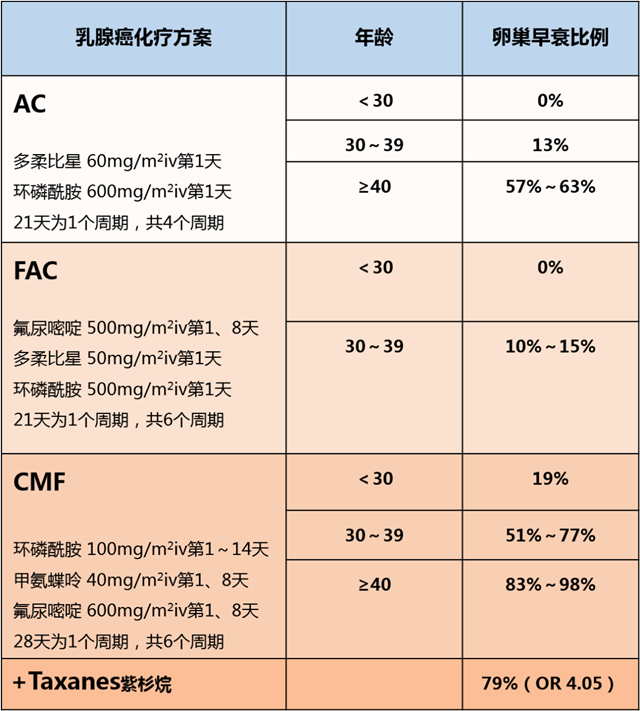
表1:不同年龄的患者,采用不同化疗方案后,导致卵巢早衰的比率
注:OR = 病例组的暴露比值/对照组的暴露比值
想抗癌,也想做母亲
有没有两全其美的办法?
对照上面的表1,再回到开篇那位33岁想怀孕的患者,你也许感到困惑:
医生为她制定AC用药方案,原则上卵巢早衰的比例不是才13%吗,为什么用药四个周期后,她的卵巢功能就耗竭了?
这是因为表中统计的是客观概率,而每位患者的主观情况存在着不同程度的偏差。
事实上,化疗药物对卵巢功能的损害,取决于多方面的因素——诸如药物剂型、药物用量、不同的用药方案、患者的年龄,以及患者接受化疗前的卵巢储备功能等,均需考虑在列。
基于此,有生育需求的育龄期乳腺癌患者,尤其是35岁以前的年轻患者,就诊之初一定要明确表达自己的想法,在抗肿瘤治疗的同时,做好生育管理。为此,乳腺外科医生、乳腺肿瘤内科医生、生殖科医生、妇产科医生等,将进行多学科会诊,为患者制定个性化的整体治疗方案。
如果条件允许,一般建议在抗肿瘤治疗结束6个月以后实施计划生育,首选自然妊娠。难以自然妊娠者,可由生殖医生在评估患者的卵巢功能和肿瘤治疗对生育力的影响后,制定相应的生育力保护策略。
也就是说,生育力保护策略,将最大限度地助力育龄期乳腺癌患者,实现做妈妈的梦想!

◎什么是生育力保护策略?卵子、胚胎和卵巢,这三者的冻存有什么区别?怎样选择最适合自己的助孕方法?
◎下期头条,李婷婷医生将继续为大家答疑解惑!感兴趣的朋友们,不妨点击图片查看视频学习起来吧~
-本文为原创作品,转载须得授权,侵权必究-
康倩|撰文
李婷婷医生 尤秋婷医生|审核
刘乔宁|排版
苏逢锡专科门诊部|图源
 标签来源:乳腺癌与生育
标签来源:乳腺癌与生育