化疗”在乳腺癌的治疗中处于基石的地位。
对于早期乳腺癌患者,化疗可以降低复发转移风险;对于晚期乳腺癌患者,化疗可以控制肿瘤生长,延长患者的生存期。
化疗药物的疗效呈剂量依赖性,也就是说在患者能够耐受的范围内给予越高剂量的化疗药物,其杀伤肿瘤细胞的能力越强。
然而化疗时,化疗药物的毒副作用常导致血液学或者非血液学的毒性,如果药物不良反应不可耐受时就需要延迟化疗时间或降低化疗剂量。
那什么情况下需要调整化疗剂量呢?调整化疗剂量会影响疗效吗?本期知识科普,就来解答大家的疑惑。
✦ 用知识武装自己,
更加从容地应对乳腺疾病!
01
体重变化
部分乳腺癌患者在化疗期间可能因为胃肠道反应如食欲减退,恶心呕吐,腹泻等出现体重的下降,一般轻度的体重变化,可以不需要每次都根据体重去调整剂量,然而如果患者的体重较基线时增加或减轻10%,建议重新计算体表面积调整化疗药物剂量。
该调整剂量原则同样适用于曲妥珠单抗。
例:一名身高160cm,体重60kg的乳腺癌患者,若化疗期间体重降低至58kg,则体重较基线下降3%,此时无需调整剂量。若后续体重持续下降至53kg,则体重较基线下降12%,需要根据目前的体重重新计算剂量。
02
不良反应
化疗的不良反应可分为血液学毒性(白细胞降低、贫血、血小板降低等)和非血液学毒性(如呕吐、肝毒性、肾毒性等)。
一项大型研究数据表明,超过60%的患者化疗延迟和减量首要原因是骨髓抑制也就是血液学毒性。

NCI-CTCAE v 5.0 血液学毒性分级
血液学毒性
● 对于I级的血液学毒性,通常情况下,不需要特殊干预,无需延迟化疗或调整化疗剂量。
● 对于II级的血液学毒性,建议暂停化疗,予以集落刺激因子或对症药物处理,待恢复至I级及以下时恢复化疗,无需延迟化疗或调整化疗剂量。
● 对于III/IV级的血液学毒性,应暂停化疗,予以对症药物处理。
如果出现了IV级的贫血或血小板减低,一般应考虑在后续的疗程中下调化疗剂量,一般下调25%的剂量左右。而对于发生III/IV级白细胞或中性粒细胞减少的患者在集落刺激因子(升白针)的辅助下,仍可继续完成全量化疗。
但对于预防性应用粒细胞集落刺激因子仍出现Ⅳ级骨髓抑制或Ⅲ级骨髓抑制合并粒细胞减少性发热,则后续的化疗剂量用药量需要进行下调,一般下调25%的剂量左右。
如果在第一次减量后再次出现IV级的血液学毒性,需再降低剂量至50%。如果在二次减量后仍有IV级不良反应出现,则建议终止治疗。
非血液学毒性
对于非血液学毒性反应,如转氨酶升高,血肌酐升高,神经毒性等,如果达到Ⅲ~Ⅳ级毒性标准,后续的药物剂量就要下调一个剂量等级,一般减量25%左右,如果减量后再次出现Ⅲ~Ⅳ级的毒性,则需要再下调药物剂量甚至停药。
03
降低剂量会影响疗效吗?
这也是许多患者关心的问题。
1995年新英格兰杂志上的一篇文章,针对接受CMF方案(CMF方案:环磷酰胺+甲氨喋呤+5-FU)的乳腺癌患者随访20年的结果,大于85%的剂量强度(相对剂量强度RDI=实际的化疗剂量/时间(周)/计划的化疗剂量/时间(周)) 相较于低于85%剂量强度20年的总体生存率提高了20%,20年无复发生存率提高了19%。
另有JONIE1研究表明HER2阴性的乳腺癌患者新辅助化疗,当RDI分别≥85%和<85%时,5年总生存率为91.2%和76.3%(p=0.015)。
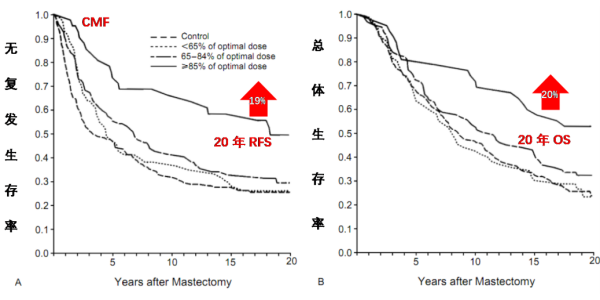
图片来源文献:Bonadonna G, et al. N Engl J Med 1995;332:901-6.
这些研究均表明,频繁地延期化疗或降低化疗剂量对化疗的疗效会产生影响!
因此,保障化疗足量按时的进行对于乳腺癌患者的中实现生存获益至关重要。研究表明为了得到生存获益,在ER + / PR +,HER2-患者中RDI应维持≥85%,而在TNBC患者中应维持≥75%。
但凡事有度,过犹不及。抗肿瘤药物治疗的原则,是希望在不良反应可控的范围内,通过药物治疗获得大疗效,但如果只是一味的保证药物剂量,这对于患者的安全是无益的。
因此,应在医生的指导下,选择合适的药物、合适的剂量,个体化、综合性治疗才是获胜关键。
参考文献
[1] Bonadonna G, et al. N Engl J Med 1995;332:901-6.
[2] Yamada A, et al. Anticancer Res 2021;41(2):1063-1068.
[3] Lu Zhang, et al.Breast Cancer Research and Treatment,2018.175-187.

-本文为原创作品,转载须得授权,侵权必究-
蔡阳阳医生|撰文
丁林潇潇医生 尤秋婷医生|审核
常钰滢|排版
 标签来源:化疗
标签来源:化疗